本期导读:
疾病的诊断是治疗的前提,只有诊断明确才能更好有效地治疗;疾病诊断的方法包括:病史、临床症状和体征、影像超声、实验室生化和病理检查等;而病理检查是诊断疾病的“金标准”之一;对胸膜、肺疾病,如何获得最佳的病理组织,常用的方法有:经胸壁针刺活检、经胸腔镜活检和开胸活检;其中单孔、局麻VATS胸膜、肺活检是最经济、安全、准确和有效的方法。
胸膜、肺活检是对胸膜肿瘤、胸膜炎、肺周边部病变或弥散性肺病变,病因不明者的一种有效的协助诊断方法,常用的有:经胸壁针刺活检、开胸活检和胸腔镜活检。

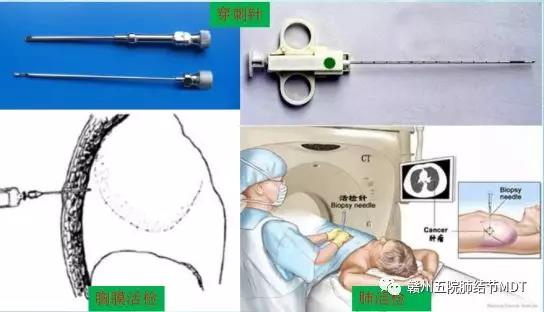
 经胸壁针刺活检
经胸壁针刺活检
经胸壁针刺胸膜、肺活检是经CT、超声定位后,通过胸腔穿刺置入穿刺针获得病理组织的一种协助诊断方法。它具有损伤小、操作简单和经济实用的优点;但此法是盲穿法,易损伤肺、血管导致气胸、血胸等并发症;不直观、取的组织较少,阳性率仅为30--70%,假阴性高。
具体图示如下:

 开胸活检
开胸活检
经开胸活检是通过常规开胸获得病理组织的一种协助诊断方法。它能获得更多的组织进行病理诊断,同时根据病理诊断结果可进行进一步外科干预;但这种方法具有创伤大、恢复慢、费用高的缺点而很少用。

 经胸腔镜活检
经胸腔镜活检
经胸腔检镜是取一小切口(2--3cm),通过胸腔镜系统直视下获得组织的一种协助诊断方法。它有开胸活检直视下准确无误取得更多组织和根据病理诊断结果可进行进一步外科干预优点,又有经胸壁针刺胸活检损伤小、操作简单和经济实用的优点。
病例一:
患者女、45岁,因体检发现右上肺部份实性结节二十天入院,入院后经检查示:1).细胞肺癌相关抗原21-1 4.47ng/mL,其他肿瘤标志物正常;2).增强CT示:右上肺尖后段炎性肉芽肿可能性大;其他有关检查正常。
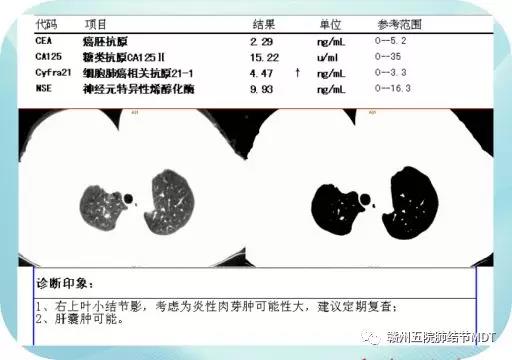
现患者右上肺部份实性结节,直径约7mm,性质不明,因结节较小,无法经CT定位肺穿刺活检,我院肺结节MDT经讨论,考虑患者45岁女性,有长期油烟接触史,结节为部份实性且细胞肺癌相关抗原21-1增高,考虑有恶性可能,故决定经单孔胸腔镜行“右上肺结节楔形切除术”,术中病理示:
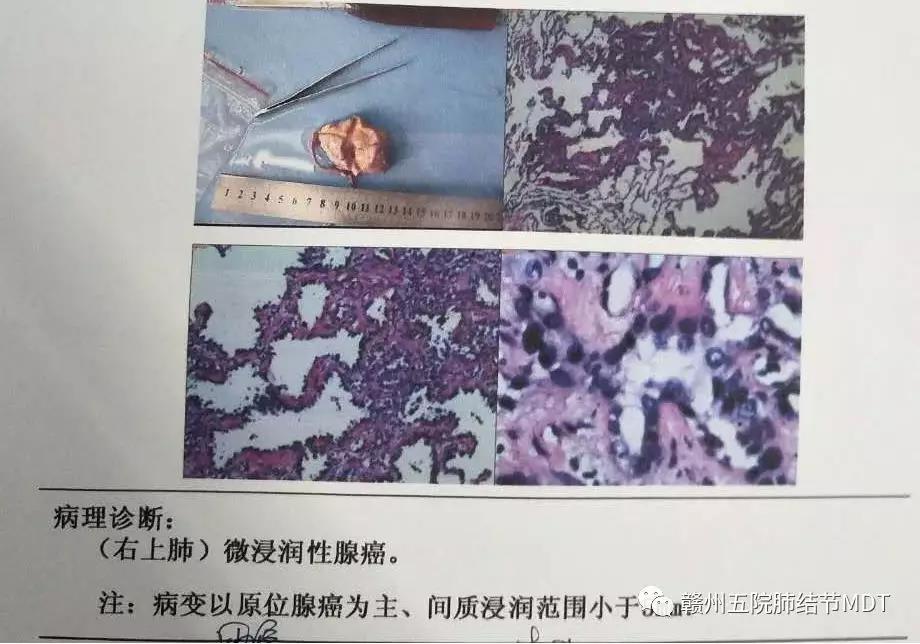
根据病理结果为微浸润性腺癌,因而对肺门、纵隔淋巴结进行采样,病理结果是:淋巴结反应性增生。
病案总结:
1).对于直径小于8mm结节,性质不明者,常规处理是门诊定期随访,这样就可能错失了肺癌治疗最佳手术时机;
2).对周围型肺小结节,经CT定位穿刺难度大、阳性率低和并发症多,因此单孔胸腔镜活检是最佳选择。
病例二:
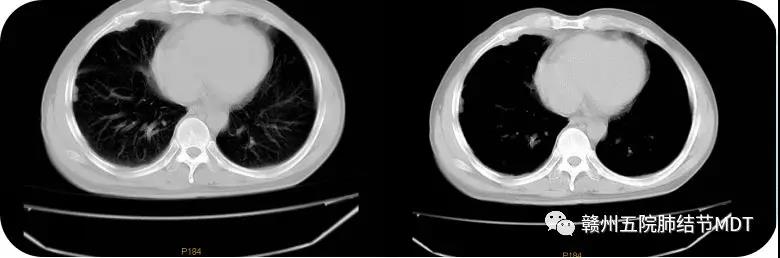
患者男性、55岁,因间断发热、胸闷气紧伴右侧胸痛近六年于2016年3月21日入院。患者于2010年始无明显出现间断发热、胸闷气紧伴右侧胸痛,在当地诊断为:右侧胸膜炎(结核可能性大),给予抗结核治疗无效,于2013年2月转入我院,胸部CT如图:(2013年2月14日)
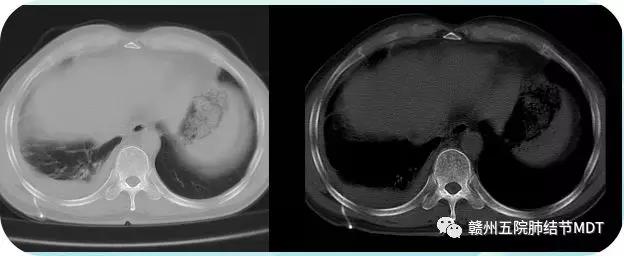
入院后仍给予抗痨、对症、支持和胸腔置管引流等治疗,胸腔积液有所减少,但至同年9月复查CT右侧胸膜增厚、可见结节,CT如图:(2013年9月27日)
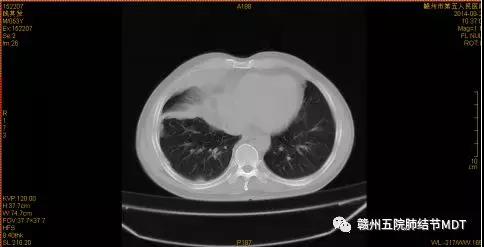
未引起重视,继续内科治疗,至2015年4月29日病灶胸膜增多,才考虑需与肿瘤相鉴别。CT如图:(2015年4月29日)
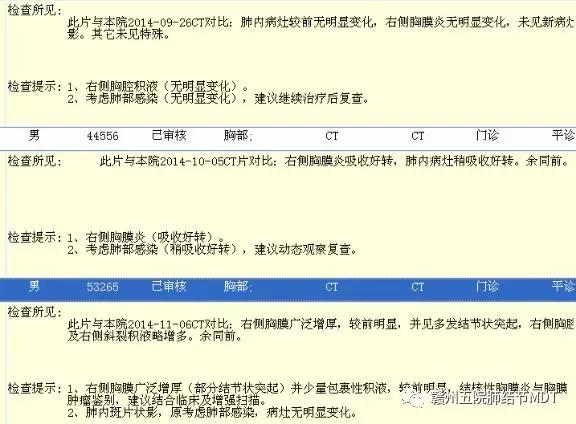
于5月4日经CT定位穿刺胸膜活检未明确诊断,仍考虑为结核性胸膜炎,又继续抗结核治疗近一年,到2016年3月9日CT考虑为肺癌胸膜转移。CT如图:(2016年3月9日)
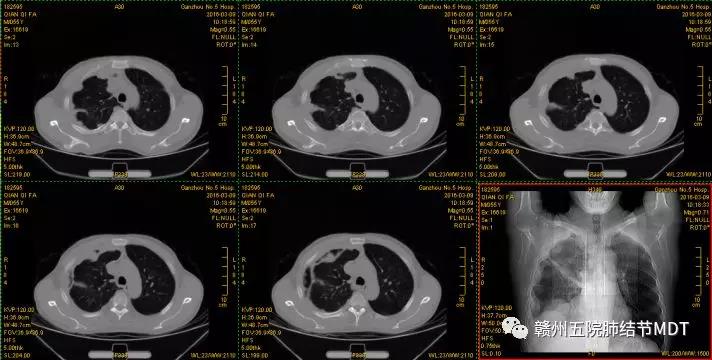
同月下旬到我科住院,经单孔胸腔镜活检示:右侧胸膜间皮瘤。
病案总结:
1).患者为五十岁老年男性,是肿瘤多发年龄(结核好发于青壮年),且抗痨治疗无效;
2).自2013年9月始CT可见胸膜结节,且胸膜结节逐渐增大,此仍为胸膜间皮瘤典型影像表现;
3).虽经CT增强和定位胸膜活检呈阴性结果,但未考虑假阴性可能,继续抗痨治疗。
病例三:
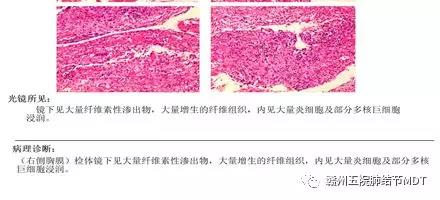
患者59岁、男性,因体检发现右侧胸腔积液入院内科,诊断为:右侧结核性胸膜炎,给予抗痨、对症和置管引流,效果不佳,形成右下包裹性积液,患者担心恶性肿瘤而转外科,完善术前准备后在局麻下经第九肋间单孔行右下包裹分隔带松解和胸膜活检术,术后病理除外胸膜肿瘤,考虑结核可能性大。
术前胸部CT:
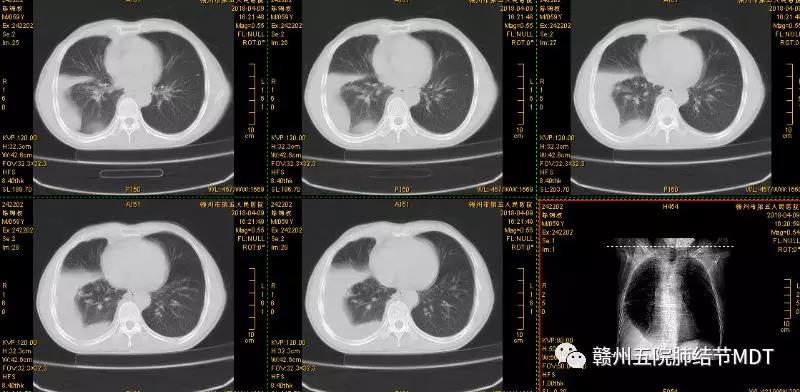
术后病理:
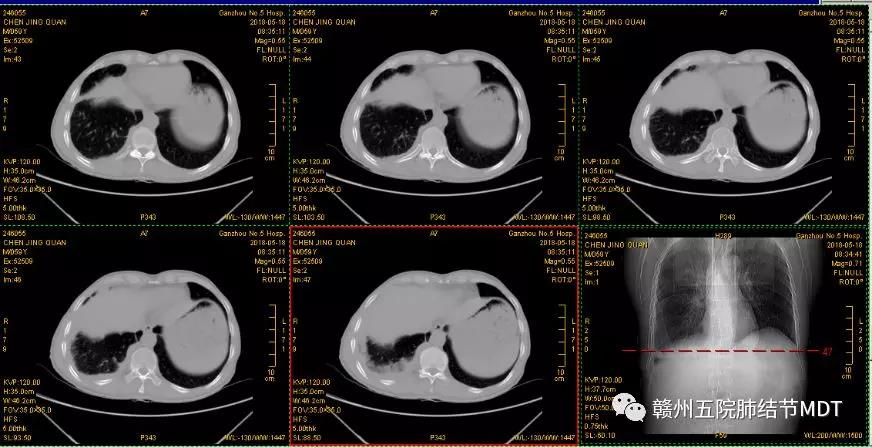
术后CT
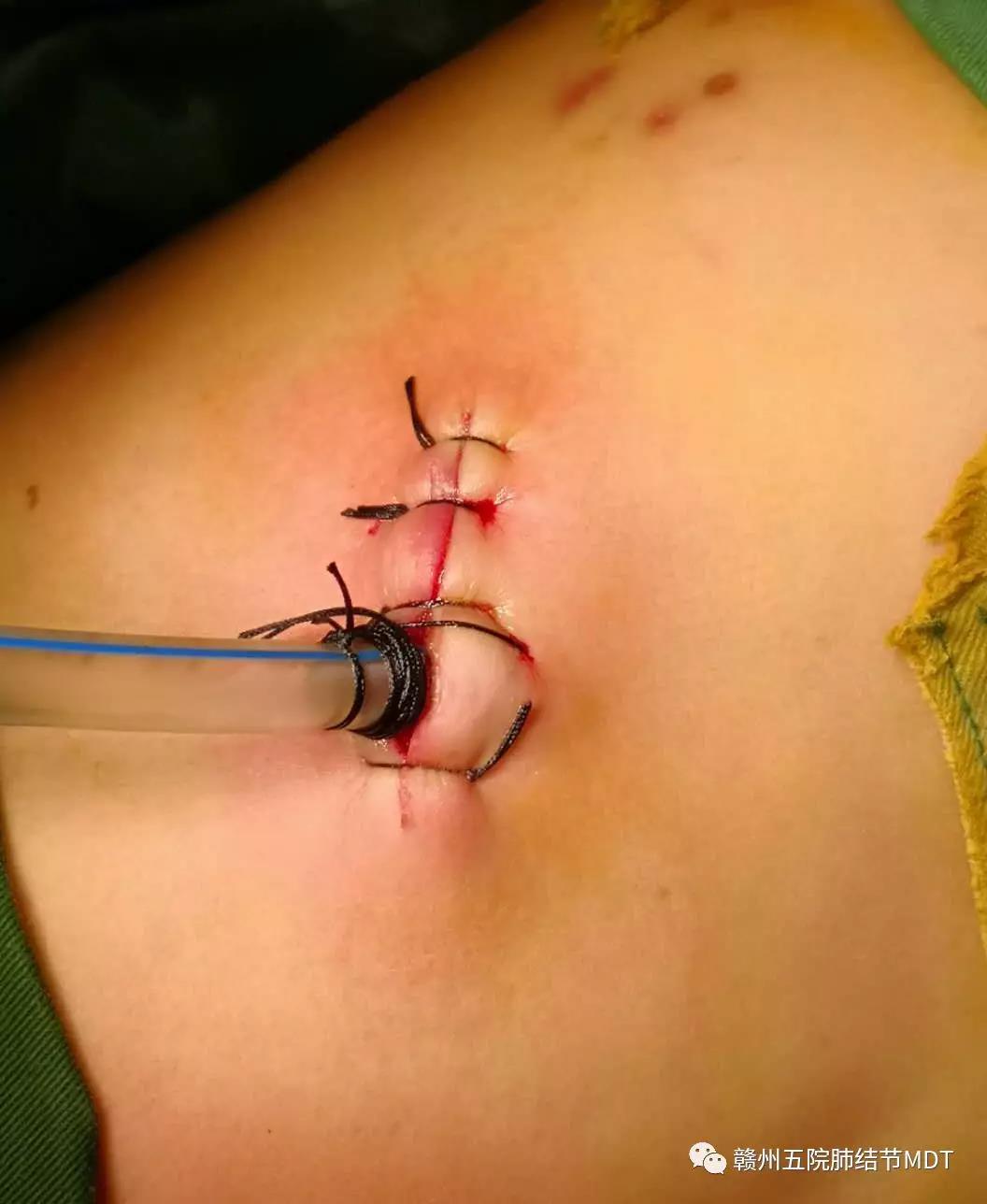
手术切口:
病案总结:
1)局麻单孔胸腔镜手术创伤小,术后恢复快,患者术后第一天就下床活动,术后第三天就康复出院;
2)患者术中无疼痛不适,安全顺利完成各种手术操作;
3)费用低:手术费用三千多,包括术前、术后住院总费用才七千多。

